GOLD 2024 关于吸入治疗管理的最新解读
慢性阻塞性肺疾病(慢阻肺)全球创议(global initiative for chronic obstructive lung disease,GOLD)GOLD 2024是GOLD 2023的修订版,新增2022年1月至2023年7月的148篇参考文献。在主题为“肺系生命,刻不容缓(Breathing is Life – Act Earlier)”的第22个世界慢阻肺日(2023年11月15日)前2天发布。

吸入治疗管理
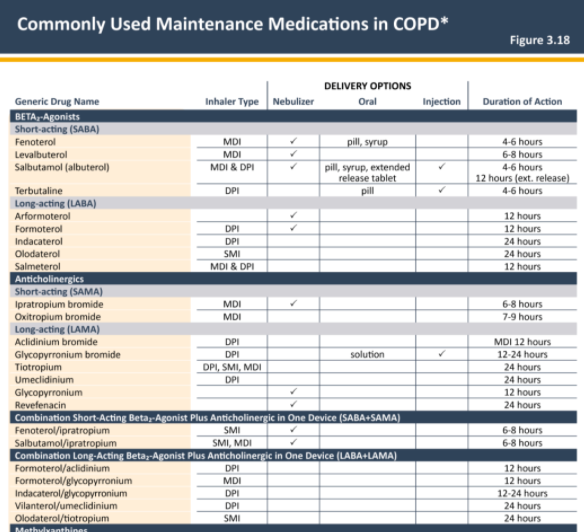
目前至少有33种不同的吸入疗法,其中包括不同的支气管舒张剂(短效和长效)和吸入激素(ICS)单独或联合用药。此外,至少有22种不同的吸入装置可供选择,包括雾化器、带或不带单向阀(VHC)/储雾罐的定量吸入器(MDIs)、呼吸驱动型定量吸入器(BAIs)、软雾吸入器(SMIs)和干粉吸入器(DPIs)。
在多剂量DPIs中,粉末包含在储存器或单个囊泡中。设备的大小和便携性各不相同。在准备所需的步骤数、装载或启动所需的力、递送药物所需的时间以及清洁和维护的需要方面也有所不同。
增加的步骤降低了使用的方便性和患者正确使用吸入器的可能性。
装置的碳排放也可能有相当大的差异,反映它们是否含有推进剂气体,它们是由什么制成的,它们是如何制造和运输的,正确使用吸入器可减少加重及其二氧化碳排放(尤其是需要住院治疗时),从而对环境产生积极影响。
智能吸入器内置传感器,可检测使用日期和时间,以及吸气流量和吸入气量。这些允许实时识别问题和反馈,并可以提供关于依从性和技术的客观数据。
超过5µm的颗粒最有可能沉积在口咽部。对于下呼吸道和肺部的药物输送,颗粒尺寸可以是细颗粒(2-5µm)或超细颗粒(<2>
吸气流量、流速加速度和吸入气量是患者成功地将手持设备中的药物颗粒吸入下呼吸道的重要因素。MDI和SMI需要缓慢而深入的吸气,而 DPI则需要用力的吸气。
每个DPI都有独特的内阻,患者在吸入过程中必须在设备内产生湍流能量,以将粉末分解成细小颗粒。处方者应目视检查患者是否可以通过设备用力吸气,如果有疑问,请客观检查吸气流量或根据药物可用性和患者特征改用MDI+/-储物罐/VHC或SMI。未达最佳吸气流量和吸入技术错误与接受DPI维持治疗的患者较高的慢阻肺相关医疗保健利用率和成本相关。
每种类型的设备都有具体说明。平均超过三分之二的患者在使用吸入设备时至少会犯一个错误。对这些患者的观察性研究表明,尽管吸入错误的类型和频率因设备的特性而异,但没有任何设备可以避免解释、演示和定期检查吸入技术的需要。
输送装置的使用涉及吸气流量、吸入持续时间、协调、剂量准备、吸入前的呼气操作以及剂量吸入后的屏气问题。患者正确使用吸入器的能力受其认知能力、手的灵巧度和协调能力、所能达到的吸气流量、不同类型装置的使用所影响。随着年龄的增长,吸入器技术不佳和设备使用错误更常见,但这可能主要是由于认知障碍或手部灵活性降低等共同因素所决定。pMDIs需要足够的手部力量来启动吸入器,而BAIs虽然由吸入触发,但仍需要一定的力量。特别是如果胶囊需要从箔片中取出,插入装置或在给药前刺破。震颤可能导致装置抖动和剂量损失。
如果患者目前正在接受吸入疗法,并且能够正确使用当前的装置,则最好继续应用同一装置。如果由于患者未正确使用当前的装置或同一装置中没有药物而需要新的装置,则应采用系统的迭代过程来选择给药系统,并确保患者能够使用该系统。吸入装置的选择取决于药物的可及性、装置的特点、患者的能力和偏好,以及照顾患者的卫生保健专业人员对装置及其正确用法的知识。最终的选择应由医方和患者共同决策。医疗专业人员必须提供适当的教育,包括身体训练、视频或基于视频的适当技术演示,以及患者掌握该技术的现场验证。定期(理想情况下是每次访视)检查患者是否继续正确使用设备至关重要。临床缺乏安慰剂装置往往是向患者提供高质量吸入器技术指导的一个限制和障碍。鼓励患者携带自己的装置到诊所作为一种有效的替代方案。



